Гінекологія у Львові / Гінеколог Львів

Коли потрібно звернутися до гінеколога?

Візити до гінеколога бувають плановими (профілактичними) та позаплановими (за наявності симптомів).
Планові огляди потрібні навіть без скарг — для раннього виявлення захворювань. Позапланові — при зміні самопочуття, виборі контрацепції, плануванні вагітності чи появі тривожних симптомів.
Не варто соромитися питань: відкритий діалог із гінекологом — основа ефективної допомоги.
Як часто проходити профілактичний огляд?
Багато гінекологічних хвороб, включно з ІПСШ і передраковими станами, можуть розвиватися безсимптомно. Тому профілактика — критично важлива.
Рекомендована частота оглядів:
- 1 раз на рік — для жінок від 18 років або після початку статевого життя.
- 1 раз на 6 місяців — для жінок з хронічними гінекологічними хворобами, ВПЛ, після 35–40 років.
Оптимальний період для планового огляду — 5–10 день після завершення менструації. Але при гострих симптомах звертатися потрібно негайно — не чекаючи "ідеального" часу.
Стандартний профілактичний огляд включає:
- консультацію та збір анамнезу;
- огляд на кріслі;
- мазки на мікрофлору та цитологію (ПАП-тест);
- УЗД органів малого тазу;
- за потреби — кольпоскопію.

| Вікова група / Статус | Частота візитів до гінеколога | Огляд на кріслі | ПАП-тест (Цитологія) | УЗД органів малого тазу | Кольпоскопія | Тести на ІПСШ | Мамографія / УЗД молочних залоз |
|---|---|---|---|---|---|---|---|
| 18-29 років | Щорічно | Так | Щорічно/Раз на 3 роки* | Щорічно | За показаннями | За показаннями | Самообстеження, УЗД за показаннями |
| 30-39 років | Щорічно | Так | Щорічно/Раз на 3-5 років* | Щорічно | За показаннями | За показаннями | Самообстеження, УЗД щорічно, Мамографія з 35-40 років (індивідуально) |
| 40+ років | 1-2 рази на рік | Так | Щорічно/Раз на 3-5 років* | Щорічно | За показаннями | За показаннями | Самообстеження, УЗД + Мамографія щорічно/раз на 2 роки |
| Вагітні | Згідно з графіком ведення вагітності | Так (за потребою) | На початку вагітності | Згідно з протоколом | За показаннями | На початку вагітності | За показаннями |
| Групи ризику (хронічні захворювання, ВПЛ+, обтяжений анамнез тощо) | Кожні 6 місяців або за індивідуальним графіком | Так | Частіше (індивідуально) | Частіше (індивідуально) | Частіше (індивідуально) | За показаннями | Згідно з віком та ризиком |
Примітка: Частота ПАП-тесту може змінюватись залежно від результатів попередніх тестів, тестування на ВПЛ та індивідуальних ризиків. Рішення приймає лікар.
Симптоми, які потребують негайного звернення:

Зверніться до гінеколога якомога швидше, якщо у вас з’явились:
- незвичні вагінальні виділення (колір, запах, кров або гній);
- свербіж, печіння, висип чи подразнення в інтимній зоні;
- біль унизу живота, особливо різкий або пов’язаний із рухом, статевим актом;
- порушення менструального циклу (затримка, надмірні або мізерні виділення, болісні місячні);
- міжменструальні кровотечі;
- дискомфорт під час сексу;
- біль чи печіння під час сечовипускання;
- підвищення температури без інших ознак застуди;
- зміни в молочних залозах (біль, виділення, ущільнення).
Ці симптоми можуть бути ознакою різних станів — від бактеріального вагінозу до онкології. Не варто займатися самодіагностикою — лише лікар може встановити причину та призначити лікування.
Що таке гінекологія?
Гінекологія — це медична спеціальність, яка опікується здоров’ям жіночої репродуктивної системи на всіх етапах життя: від підліткового віку до менопаузи. Вона охоплює профілактику, діагностику та лікування захворювань органів малого таза: матки, яєчників, маткових труб, шийки матки, піхви та зовнішніх статевих органів.
Гінекологія тісно пов’язана з ендокринологією, урологією та мамологією, оскільки гормональний баланс і анатомічна близькість органів часто впливають на жіноче здоров’я в цілому.
Хто такий гінеколог?
Гінеколог — це лікар, який супроводжує жінку на всіх етапах життя. Його завдання — не лише лікувати, а й проводити регулярні профілактичні огляди, виявляти порушення на ранніх стадіях, консультувати з питань контрацепції, вагітності, репродуктивного здоров’я, менопаузи.
Окремо виділяють акушера-гінеколога, який займається веденням вагітності та пологів, а також вузькі напрямки: гінекологічна ендокринологія, онкогінекологія, репродуктологія, дитяча гінекологія.
Чому важливо регулярно відвідувати гінеколога?
Регулярні огляди — основа профілактики. Більшість гінекологічних захворювань, включаючи онкологічні, ефективніше лікуються на ранніх стадіях. Сучасна статистика показує зростання таких захворювань серед жінок до 35 років — це робить профілактику ще більш актуальною.
Основні гінекологічні послуги та обстеження
Сучасна гінекологія поєднує точну діагностику, комфортний огляд та ефективне лікування. У клініці ви можете пройти весь комплекс обстежень — від консультації до малоінвазивної операції.
Консультація гінеколога

Починається з бесіди: лікар збирає анамнез, уточнює менструальний цикл, статеве життя, перенесені хвороби, вагітності, прийом ліків. Ви можете поставити будь-які запитання.
Після цього проводиться огляд:
- Оцінка зовнішніх статевих органів.
- Огляд у дзеркалах — візуальна оцінка піхви та шийки матки, взяття мазків.
- Бімануальне обстеження — лікар визначає стан матки, яєчників, труб.
Добрий гінеколог створює атмосферу довіри й комфорту навіть у делікатних ситуаціях.
УЗД органів малого таза

Безболісний та інформативний метод обстеження матки, яєчників і труб.
Використовується для діагностики:
- міоми, кіст, поліпів;
- ендометріозу, гідросальпінксу;
- вагітності, зокрема позаматкової;
- моніторингу фолікулів при безплідді.
Типи УЗД:
- трансабдомінальне — через живіт, при наповненому сечовому міхурі;
- трансвагінальне — точніше, проводиться через піхву.
Метод обирає лікар залежно від ситуації.
Кольпоскопія та біопсія

Кольпоскопія — огляд шийки матки під збільшенням. Дає змогу виявити:
- ерозію;
- дисплазію;
- ВПЛ;
- поліпи;
- ранні зміни, що можуть свідчити про рак.
Якщо виявлені підозрілі ділянки — проводиться біопсія шийки матки. Узяті тканини досліджують під мікроскопом, щоб уточнити діагноз.
ПАП-тест → кольпоскопія → біопсія — три етапи, що дозволяють вчасно виявити передракові зміни.
Лабораторна діагностика

Основні аналізи в гінекології:
- Мазок на флору — оцінка бактеріального середовища, запалення, наявності грибків.
- Цитологія (ПАП-тест, рідинна цитологія) — виявлення дисплазії та раку шийки матки.
- Аналізи на ІПСШ (ПЛР) — виявлення хламідій, ВПЛ, мікоплазми, гонореї тощо.
- Гормональні дослідження — при безплідді, СПКЯ, менструальних збоях.
- Аналізи крові — загальний аналіз, біохімія, коагулограма, онкомаркери (CA-125 тощо).
Лікування гінекологічних захворювань

Метод лікування залежить від діагнозу, віку та репродуктивних планів жінки.
Консервативне лікування:
- антибіотики, протизапальні засоби;
- гормональна терапія;
- фізіотерапія, вітаміни.
Малоінвазивні методи для шийки матки:
- радіохвильове видалення (ерозії, дисплазії);
- кріодеструкція (замороження патологічної тканини);
- лазерна вапоризація.
Хірургічне лікування:
- Гістероскопія — огляд і видалення поліпів, міом усередині матки.
- Лапароскопія — через проколи: лікування кіст, ендометріозу, відновлення труб.
- Традиційна операція — проводиться при великих пухлинах, онкології або складних випадках.
Контрацепція: підбір і встановлення

Гінеколог підбирає метод контрацепції відповідно до віку, здоров’я та планів жінки.
Може проводити:
- консультацію з вибору методу;
- встановлення або видалення ВМС (мідна, "Мірена", "Джайдес").
Також пацієнтка отримує детальні інструкції щодо прийому оральних контрацептивів, гормональних імплантів, ін’єкцій, кілець, пластирів.
Поширені гінекологічні захворювання
Жіноче здоров’я вразливе до багатьох станів, але більшість з них можна вчасно виявити та ефективно лікувати. Нижче — короткий огляд найчастіших причин звернень до гінеколога.

Запальні захворювання (кольпіт, цервіцит, ендометрит, аднексит)
Це інфекційні ураження піхви, шийки матки, матки та придатків. Часті причини: ІПСШ, грибки, дисбактеріоз, переохолодження, зниження імунітету.
Симптоми:
- незвичні виділення;
- свербіж, печіння;
- біль унизу живота;
- біль під час сексу чи сечовипускання;
- іноді — температура, нездужання.
Ускладнення: хронічне запалення, безпліддя, спайки, ризик позаматкової вагітності.

Захворювання шийки матки (ерозія, дисплазія)
Ерозія (ектопія) — частий стан у молодих жінок. Часто не потребує лікування. Істинна ерозія — це дефект слизової, який потребує втручання.
Дисплазія (CIN) — передрак шийки матки, викликаний ВПЛ. Часто протікає без симптомів, виявляється лише під час скринінгу.
Рішення: ПАП-тест → кольпоскопія → біопсія → лікування (радіохвилі, лазер, кріо).

Ендометріоз
Тканина ендометрію розростається поза межами матки (яєчники, очеревина, кишківник).
Симптоми:
- болісні місячні;
- біль під час сексу;
- тазовий біль, кровотечі;
- безпліддя.
Ускладнення: спайки, хронічний біль, зниження фертильності.

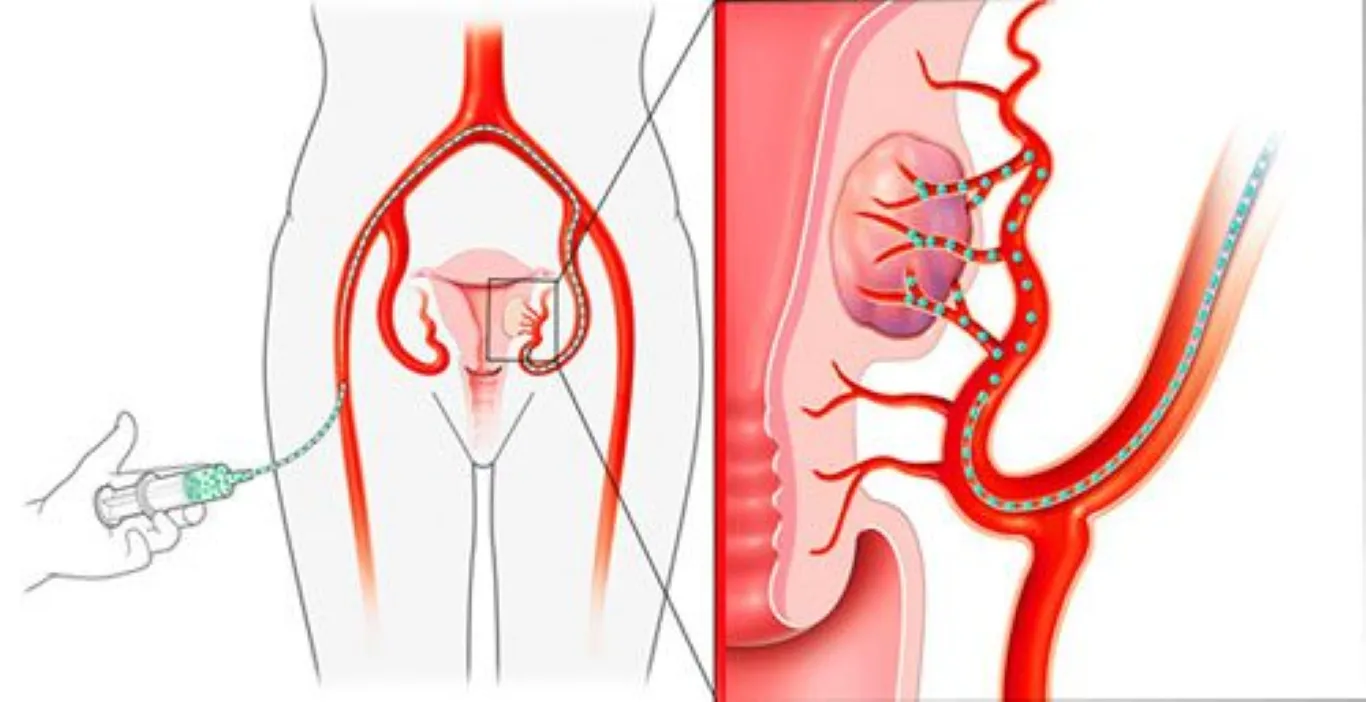
Міома матки
Доброякісна пухлина м’язової тканини матки. Вузли можуть бути поодинокими або множинними.
Симптоми:
- рясні, тривалі місячні;
- біль, тиск унизу живота;
- часте сечовипускання, закрепи;
- безпліддя.
Лікування: спостереження, медикаменти, міомектомія, емболізація, у складних випадках — гістеректомія.

Порушення менструального циклу (ПМЦ)
Цикл в нормі триває 21–35 днів. Будь-які відхилення — причина звернутися до гінеколога.
Види порушень:
- нерегулярний цикл;
- відсутність місячних (аменорея);
- рясні або мізерні менструації;
- болісні місячні;
- міжменструальні кровотечі.
Причини: гормональні збої, СПКЯ, стрес, ендометріоз, міома, ІПСШ, вагітність, порушення ваги.
Діагностика: огляд, УЗД, гормональні аналізи, ПАП-тест.

ІПСШ (інфекції, що передаються статевим шляхом)
До найпоширеніших належать: хламідіоз, гонорея, сифіліс, ВПЛ, герпес, ВІЛ, гепатити, трихомоніаз, кандидоз.
Симптоми:
- виділення з піхви;
- свербіж, печіння;
- біль під час сексу або сечовипускання;
- виразки, висип, біль унизу живота.
Ускладнення: хронічні запалення, безпліддя, ризик онкології, інфікування новонародженого.
Профілактика: презервативи, регулярне тестування (раз на рік або при зміні партнера).

Синдром полікістозних яєчників (СПКЯ)
Гормональний розлад, який порушує овуляцію. Часто призводить до безпліддя, ожиріння, акне, гірсутизму.
Діагностика (Роттердамські критерії):
- порушення овуляції;
- ознаки гіперандрогенії (висип, волосся, алопеція);
- полікістозна структура яєчників на УЗД.
Ризики: безпліддя, діабет, серцево-судинні захворювання, рак ендометрію.
Лікування: зміна способу життя, гормональна терапія, метформін, стимуляція овуляції.
Профілактика гінекологічних захворювань
Найкраще лікування — це профілактика. Регулярні огляди, уважність до симптомів і здоровий спосіб життя допомагають зберегти жіноче здоров’я та уникнути серйозних ускладнень.
Регулярні візити до гінеколога
Профілактичний огляд 1 раз на рік (або частіше за потреби) дозволяє виявити хвороби на ранній стадії — до появи симптомів. Стандартний огляд включає:
- консультацію;
- мазки (на флору та цитологію / ПАП-тест);
- УЗД органів малого тазу.
Це допомагає вчасно діагностувати запальні процеси, ІПСШ, міому, дисплазію, передракові стани шийки матки.
Інтимна гігієна та безпечний секс
Правильна гігієна:
- щоденне підмивання теплою водою;
- pH-нейтральні засоби або просто вода;
- напрямок — спереду назад;
- бавовняна білизна, без синтетики;
- без самостійного спринцювання.
Безпечний секс:
- презерватив — захист від ІПСШ;
- уникати випадкових контактів;
- тестування при зміні партнера або перед вагітністю.
Уважність до симптомів
Ведіть менструальний календар і слідкуйте за виділеннями, болем чи змінами в організмі.
Звертайтесь до лікаря, якщо з’являються:
- сильні болі;
- незвичні виділення;
- міжменструальні кровотечі;
- свербіж, печіння, дискомфорт.
Самолікування — ні. Діагноз має ставити лікар.
Здоровий спосіб життя
- Раціон: більше овочів, фруктів, білків, корисних жирів — для гормонального балансу.
- Вага: і зайва, і надто мала маса тіла можуть викликати збій циклу й безпліддя.
- Фізична активність: регулярна, але не виснажлива.
- Відмова від шкідливих звичок: куріння й алкоголь шкодять гормональній системі та яєчникам.
- Менше стресу: хронічний стрес — часта причина порушення циклу.
ПОРАДА ЛІКАРЯ

клініки Симбіотика
Знайдіть свого гінеколога в Symbiotyka
Вибір гінеколога — це не лише про медичну експертизу, а й про довіру. У Symbiotyka ви знайдете фахівця, з яким буде комфортно говорити про найделікатніше, а якість медичної допомоги не викликатиме сумнівів.
Як обрати «свого» лікаря?
Кваліфікація та досвід
Дізнайтесь про освіту, спеціалізацію та практику лікаря.
Відгуки пацієнток
Чесні враження допоможуть скласти уявлення про стиль спілкування та професіоналізм.
Комфорт у спілкуванні
Важливо почуватися вільно, ставити запитання й отримувати зрозумілі відповіді.
Можливості клініки
Переконайтесь, що є УЗД, кольпоскоп, лабораторія та всі необхідні послуги в одному місці.
Переваги гінекологічного відділення Symbiotyka
Провідні фахівці
Консультації проводять досвідчені лікарі з високим рівнем кваліфікації.
Сучасна діагностика
УЗД експертного класу, кольпоскопія, точна лабораторія — все на місці.
Індивідуальний підхід
Ми працюємо з тактом, повагою та турботою про кожну жінку.
Конфіденційність
Ваші дані — тільки між вами та лікарем. Без винятків.
Комфорт і турбота
Зручний простір, уважний персонал, безпечне обстеження — усе для вашого спокою.
Як підготуватися до візиту до гінеколога?
Щоб консультація гінеколога була максимально інформативною та комфортною, важливо правильно підготуватись. Це дозволить уникнути похибок у результатах аналізів і зробить обстеження ефективнішим.

Оберіть правильний час
Для планового огляду найкращий період — 5-10 день після завершення менструації.
Не рекомендується йти на огляд під час місячних, якщо немає термінових скарг.
За 1-2 дні до візиту:
- Утримайтеся від статевих контактів — щоб уникнути мікротравм та неточних результатів мазків.
- Не використовуйте вагінальні засоби — свічки, креми, таблетки, спринцювання можуть змінити мікрофлору та вплинути на результати аналізів.
У день візиту:
- Проведіть звичайну інтимну гігієну — достатньо підмивання теплою водою. Уникайте промивання піхви.
- Спорожніть сечовий міхур — це зробить огляд на кріслі комфортнішим.
Виняток — якщо призначено трансабдомінальне УЗД (тоді міхур має бути наповнений).
Підготуйте дані для лікаря
Заздалегідь згадайте або запишіть:
- дату початку останніх місячних;
- тривалість циклу та менструацій;
- перелік скарг (якщо є);
- інформацію про хвороби, операції, вагітності, пологи, аборти;
- методи контрацепції;
- перелік ліків, які приймаєте.
Маєте запитання до лікаря? Запишіть їх заздалегідь, щоб нічого не забути під час консультації.
Поширені запитання про гінекологію
З якого віку дівчині варто вперше звернутись до гінеколога?
Перший візит до гінеколога рекомендовано здійснити у віці 13–15 років, навіть якщо немає скарг. Це може бути консультація без огляду, щоб розвіяти страхи, дати відповіді на питання про менструацію, гігієну, статеве дозрівання. Огляд призначається лише за потреби — при скаргах, нерегулярних циклах чи болях.
Чи впливає стрес на жіночі гормони?
Так, стрес суттєво впливає на гормональний баланс. Підвищення рівня кортизолу може порушити вироблення статевих гормонів, спричинити затримки менструації, ановуляторні цикли, загострення ПМС. Тривалий стрес також підвищує ризик розвитку ендокринних порушень — наприклад, гіперпролактинемії.
Що таке ПАП-тест і як часто його слід проходити?
ПАП-тест (цитологічний мазок) — це скринінг на передракові зміни шийки матки. Він дозволяє виявити атипові клітини, зокрема через ВПЛ-інфекцію. Жінкам від 21 до 65 років рекомендовано проходити ПАП-тест кожні 3 роки, або раз на 5 років у поєднанні з тестом на ВПЛ (спільний скринінг). Частота може змінюватися залежно від результатів і рекомендацій лікаря.
Коли рекомендовано проходити мамографію?
Мамографія — це рентгенологічне дослідження молочних залоз, основний метод раннього виявлення раку грудей. Жінкам від 40 років рекомендовано проходити мамографію раз на 1–2 роки. Якщо є сімейна історія раку молочної залози або інші фактори ризику — обстеження може проводитись раніше або частіше.
Як впливає одяг (наприклад, синтетична білизна) на жіноче здоров’я?
Синтетична білизна або занадто тісний одяг створює парниковий ефект і підвищує ризик інфекцій, особливо грибкових та бактеріальних. Важливо обирати натуральні тканини (бавовна), дихаючу білизну, особливо влітку та під час фізичної активності. Варто уникати щоденного носіння стрінгів, особливо при чутливій шкірі або схильності до подразнень.
Які гінекологічні хвороби ми лікуємо
.png)
.png)

.webp)
.svg)

.png)

















.webp)